
santé
Ovaires polykystiques, un trouble méconnu
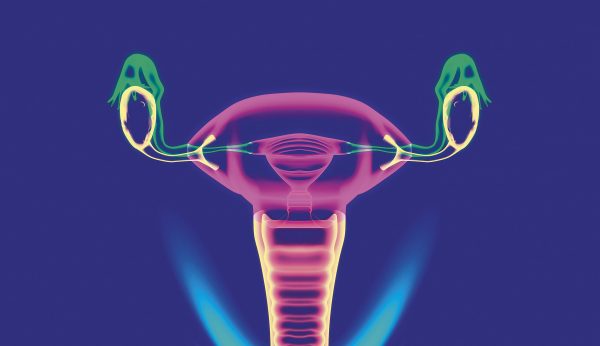
Ici, une représentation d’ovaires normaux. Dans le cas d’un SOPK, ceux-ci paraissent anormalement volumineux et présentent plus de douze follicules par ovaire lors d’un examen échographique.
© FEMINA Syndrome des ovaires polykystiques: le termFEMINA Syndrome des ovaires polykystiques: le terme est peu connu. Pourtant, il semble que nombre de femmes soient concernées par ce trouble.
ISABELLE STREULI En effet, on estime que le SOPK touche entre 6 et 10% d’entre elles. Mais il s’agit d’un syndrome qui peut se manifester sous la forme d’un large spectre de symptômes. Le terme polykystique fait très peur aux femmes quand il est prononcé. Qui pense kyste et ovaire a tendance à imaginer des choses très graves, ce qui n’est pas tout à fait le cas. Il faut savoir que c’est une maladie dont on ne guérit pas, mais dont on sait très bien traiter les conséquences.
Qu’est-ce qui se cache alors sous ce nom étrange?
C’est une pathologie endogène, c’est-à-dire que l’on naît avec ce syndrome qui peut, ou pas, devenir gênant. Nombre de femmes qui en sont atteintes ne le remarquent qu’au moment d’un désir de grossesse, car les symptômes peuvent être masqués par la prise de la pilule et donc se révéler à l’arrêt de la contraception. Le problème vient d’un dysfonctionnement de la régulation hormonale de l’ovulation, d’une production anormale d’hormones masculines, qui perturbe le cycle ou l’empêche. Le poids semble être également un facteur, car ce syndrome est proportionnellement plus fréquent chez les femmes en surpoids ou souffrant d’obésité.
Faut-il s'inquiéter?
Quels en sont les symptômes?
Selon un consensus bien établi, dit consensus de Rotterdam, on remarque trois grandes caractéristiques qui induisent le diagnostic. En premier lieu, des troubles du cycle avec des règles soit absentes ou irrégulières, soit très espacées dans le temps. Le deuxième critère est une hyperandrogénie due à un taux anormalement élevé d’androgènes dans le sang, dont la plus importante manifestation physique est l’hirsutisme, soit une forte augmentation de la pilosité dans des zones comme les bras ou le torse. Enfin, le dernier élément est révélé par l’échographie. A l’ultrason, les ovaires paraissent anormalement volumineux et présentent plus de douze follicules par ovaire. On admet que si deux de ces trois critères sont réunis, on est en présence d’un SOPK.
Cycles irréguliers, pilosité envahissante, beaucoup de femmes pourraient se reconnaître. Faut-il s’inquiéter tout de suite?
Non, bien évidemment. S’agissant des jeunes filles, par exemple, on ne doit s’alarmer d’un cycle irrégulier ou absent qu’après une période de deux ans suivant les premières règles. S’agissant de l’hyperandrogénie, on ne parle pas d’un petit duvet gênant, mais de pilosité excessive, de chute de cheveux et de forte acné. Il faut toutefois savoir que la plupart des consultations sont d’abord motivées par un désir d’enfant, quand, en l’absence totale de cycle ou en cas de règles très irrégulières, la grossesse tarde à venir.
Diagnostic et traitement
Comment pose-t-on le diagnostic? D’abord, le SOPK ne représente qu’une hypothèse parmi d’autres, donc on procède bien évidemment à un bilan sanguin, une échographie, un examen physique et un examen gynécologique. On cherche également à écarter l’existence de tumeurs qui pourraient imiter les symptômes du SOPK.
Ensuite, comment est traitée la patiente?
Cela dépend du moment. S’il s’agit juste de réguler le cycle d’une femme qui n’a pas besoin de contraception, on va prescrire de la progestérone afin de provoquer un saignement. On peut aussi donner une pilule œstro-progestative. Pour remédier à l’hyperandrogénie, on bloque l’activité de l’ovaire avec des pilules œstro-progestatives ou anti-androgènes. Dans le cas d’un désir d’enfant, on va bien sûr mener des investigations auprès du partenaire, puis procéder à des inductions de l’ovulation ou à des stimulations ovariennes, suivies par des injections d’hormones. Le drilling ovarien, petite intervention chirurgicale sous laparoscopie qui consiste à faire de petits trous dans l’ovaire pour brûler le surplus ovarien sécrétant des hormones, aboutit à un rétablissement de l’ovulation dans 60% des cas.
On évoque aussi l’utilisation d’un antidiabétique dans certains cas?
Oui, en effet. On parle ici des patientes chez qui le syndrome induit une résistance à l’insuline, sans qu’elles soient pour autant diabétiques. La prise de Metformine, qui constitue le principe actif d’un antidiabétique oral, permet de rétablir un cycle menstruel, d’aider à la perte de poids et de prévenir un diabète.
On ne guérit pas de cette maladie, mais les femmes doivent-elles en supporter les manifestations toute leur vie?
Avec l’avancée en âge, le nombre de follicules baisse dans l’ovaire, donc les problèmes de cycles menstruels ont tendance à s’atténuer. A la ménopause, les femmes souffrant d’un SOPK ont plus de risques de développer un syndrome métabolique associant hypertension, diabète et hypercholestérolémie.
La doctoresse Isabelle Streuli est médecin adjoint, responsable de l’unité de médecine de la reproduction et d’endocrinologie gynécologique des HUG.

Témoignage: Sophie, 44 ans, Porrentruy
«Lorsqu’à 28 ans, j’ai entendu le terme de syndrome d’ovaires polykystiques pour la première fois, il était annonciateur de mauvaise nouvelle: devenir maman allait être compliqué, voire impossible. Depuis mes premières règles, à l’âge de 11 ans, je n’avais jamais eu de cycles réguliers. Quelques saignements tous les deux ou trois mois, avec même une interruption totale des cycles pendant presque un an, vers mes seize ans. A cette époque, il y avait déjà des signes très clairs de cette perturbation hormonale. En dehors de cette quasi absence de règles, je souffrais d’une pilosité abondante, à des endroits pas forcément très féminins.
Lorsque j’ai eu besoin d’une contraception vers l’âge de 17 ans, mon gynécologue m’a prescrit une pilule connue pour ses effets sur la pilosité et l’acné. Mais jamais on n’a prononcé devant moi les termes de syndrome d’ovaires polykystiques. Tout juste m’a-t-on dit qu’étant d’origine méditerranéenne, j’avais probablement des petits soucis hormonaux qui se régleraient avec l’âge. J’ai donc pris cette contraception jusqu’à mes 28 ans, quand mon mari et moi avons eu envie d’un enfant. Mais dans les mois qui ont suivi l’arrêt de la pilule, rien ne s’est passé. Pas de règles, donc pas d’ovulation, et, bien sûr, malgré nos tentatives, pas de grossesse. Au bout de quinze mois de patience, en se disant qu’après ces années sous contraception, il fallait laisser le temps au temps, j’ai décidé de consulter.
Après des tests sanguins et une échographie, le diagnostic est tombé: syndrome d’ovaires polykystiques. Mon gynéco, assez pessimiste sur mes chances de devenir maman, m’a orientée vers un endocrinologue. Ce dernier m’a conseillé de perdre du poids et m’a prescrit un antidiabétique oral, la Metformine, censé m’aider à lutter contre ma résistance à l’insuline. En deux mois, et sans changer grand-chose à mon alimentation, j’ai perdu 8 kilos et le miracle s’est produit. Après deux ans de galère, j’étais enceinte. Deux ans plus tard, j’ai eu un autre enfant sans aucune difficulté et aujourd’hui, je suis réglée comme une horloge.»
A lire aussi:
Allergie au lait de vache: comment nourrir bébé?
Ultrasons contre l’endométriose pour échapper à l’opération
Un «congé menstruel» en vue pour l’Italie

